Pour mesurer l'ampleur de ce handicap,
les chercheurs ont invité la patiente en question, une Québécoise de
50 ans, à participer à une batterie de tests. Ils ont effectué des
mesures comportementales et neurophysiologiques avant et après la
chirurgie pour évaluer les changements dans la vision et l'anatomie
du cerveau de la patiente, ainsi que la réponse de son cerveau aux
stimuli visuels et sonores. Pour ce faire, des images par IRM ont
été prises pendant que la patiente accomplissait diverses tâches
visuelles et auditives, puis celles-ci ont été comparées à des
images de personnes ayant une vue normale et de personnes atteintes
de cécité incurable accomplissant les mêmes tâches.
"Nous avons d'abord constaté que la patiente présentait, avant la
chirurgie, une réorganisation structurelle et fonctionnelle des
régions occipitales caractéristique des personnes atteintes d'une
incapacité visuelle de longue durée. Puis, nous avons démontré
qu'une partie de cette réorganisation peut être partiellement
inversée à la suite du recouvrement de la vue à l'âge adulte",
explique Olivier Collignon, qui a supervisé la recherche. "Avec
les importantes avancées dans les techniques de restauration de la
vue, ces résultats revêtent une grande importance clinique pour la
prédiction du résultat de l'intervention chez un candidat atteint de
cécité".
L'étude suggère que la chirurgie oculaire peut avoir un résultat
positif, même chez les adultes atteints d'incapacité visuelle sévère
depuis le plus jeune âge. Il y a toutefois un important bémol. "Le
rétablissement du cortex visuel, que l'on constate par une
diminution de la réponse aux stimuli auditifs et une augmentation
graduelle de la réponse aux stimuli visuels et de la densité de
matière grise, n'est pas total", nuance Giulia Dormal. "En
fait, certaines régions du cortex visuel continuent de répondre aux
stimuli auditifs sept mois après la chirurgie, et ces réponses
viennent chevaucher les réponses aux stimuli visuels. Ce
chevauchement pourrait expliquer expliquerait pourquoi certains
aspects de la vision, malgré une amélioration graduelle, sont
toujours sous la normale sept mois après la chirurgie".
Les résultats de cette recherche ont un double intérêt d'un point de
vue clinique. Selon Olivier Collignon : "Notre recherche ouvre la
voie à l'utilisation de l'imagerie par résonance magnétique
fonctionnelle comme outil de pronostic du recouvrement de la vue
avant la chirurgie. Elle ouvre également la voie au développement de
programmes adaptés de réhabilitation à la suite d'une chirurgie de
restauration de la vue".
|
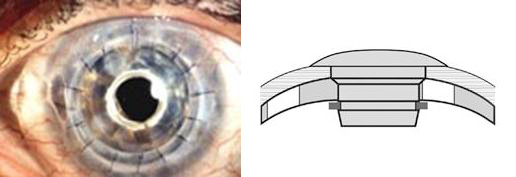
La
Kératoprothèse Boston
La Kératoprothèse Boston est une
cornée artificielle que l’on transplante chez des patients
atteints de maladies sévères de la cornée. Quoique peu
connue, la cécité par atteinte de la cornée est la deuxième
cause de cécité dans le monde. Les maladies qui peuvent
mener à une cécité cornéenne sont les brûlures chimiques,
les maladies inflammatoires et auto-immunes, les infections,
les traumas, les maladies génétiques touchant la cornée, les
dystrophies et l’échec à la greffe traditionnelle.
Pour plusieurs patients, une
greffe de cornée traditionnelle peut s’avérer efficace. En
effet, la transplantation de la cornée est la chirurgie la
plus fréquemment utilisée pour ces malades, le taux de
réussite étant très élevé. Par contre, lorsque la greffe de
cornée est impossible et/ou n’apportera aucun bénéfice à
long terme, l’implantation de la kératoprothèse peut
désormais s’avérer une solution alternative chez les
patients atteints plus sévèrement, ou présentant des
pathologies plus complexes et plus difficiles à traiter.
La kératoprothèse a reçu
l’approbation de la FDA en 1992, mais ce n’est que depuis
les 7 dernières années qu’on en a vu une utilisation plus
marquée aux États-Unis. Maintenant, grâce au département
d’ophtalmologie du CHUM, qui demeure constamment à la fine
pointe des nouvelles technologies pour ses patients, cette
chirurgie se pratique à Montréal.
Plusieurs projets de recherche
sont en cours actuellement à l’unité de recherche en
ophtalmologie du CHUM. Ces projets ont pour but d’améliorer
le succès de la kératoprothèse Boston et d’augmenter son
accessibilité aux patients.
(Source
:
Dr Mona Harissi-Dagher, département d'ophtalmologie,
Université de Montréal).
|
À propos de cette étude
Cette recherche a été financée par :
le Programme de chaires de recherche
du Canada;
les Instituts de recherche en santé du Canada;
la Fondation CHU Sainte-Justine, le Conseil européen de la
recherche;
la Fondation Veronneau-Troutman;
le Fonds de recherche en ophtalmologie de l'Université de Montréal;
la subvention PAI/33 PAI/UIAP;
le Fonds National de Recherche Scientifique de Belgique.
Liens et sources principales :
Journal of Neurophysiology :
Tracking the evolution of crossmodal plasticity and visual functions
before and after sight-restoration (17 décembre 2014)
Science Daily :
How does the brain adapt to the restoration of eyesight ?
(19 janvier 2015)
Jean Etienne
|